Dlaczego rozróżnienie: okulista czy optometrysta w ogóle ma znaczenie
Decyzja, czy iść do okulisty, czy do optometrysty, to pierwszy punkt kontrolny bezpieczeństwa dla wzroku. Obie specjalizacje zajmują się oczami, ale mają inne kompetencje, inne narzędzia i inną odpowiedzialność prawną. Od trafnego wyboru zależy, czy problem zostanie rozwiązany szybko i skutecznie, czy przeciągnie się miesiącami, a część objawów przejdzie niezauważona.
Okulista to lekarz medycyny – diagnozuje i leczy choroby oczu, może zlecać badania obrazowe, wypisywać recepty na leki, kierować na zabiegi i operacje, wystawiać zwolnienia. Optometrysta z kolei odpowiada za funkcjonalne widzenie: dobór okularów, soczewek kontaktowych, analizę pracy oczu przy czytaniu czy pracy przy komputerze. Nie stawia diagnoz chorób oczu, ale jest w stanie wyłapać niepokojące sygnały i przekierować pacjenta do lekarza.
Skutek nietrafionego wyboru specjalisty jest łatwy do przewidzenia. Jeśli z objawami choroby trafisz do osoby, która nie ma prawa prowadzić leczenia, stracisz czas i pieniądze, a choroba będzie postępować. Z drugiej strony, chodzenie z każdym drobnym problemem tylko do okulisty często oznacza wielomiesięczne kolejki, szczególnie w ramach NFZ, i niepotrzebne obciążanie systemu medycznego. Świadomy pacjent filtruje objawy i wybiera ścieżkę, która daje minimalne ryzyko opóźnionej diagnozy przy rozsądnym koszcie.
Praktyczny wniosek jakościowy jest prosty: każdy pacjent powinien znać podstawowe różnice między tymi specjalistami. To minimum świadomości chroni przed opóźnioną diagnozą jaskry czy odwarstwienia siatkówki, a jednocześnie pozwala szybko dobrać okulary przy zwykłym pogorszeniu widzenia. Jeśli problem dotyczy głównie „jak widzę”, zwykle wystarczy optometrysta; jeśli dochodzi „co się dzieje z okiem i zdrowiem”, pierwszeństwo ma okulista.
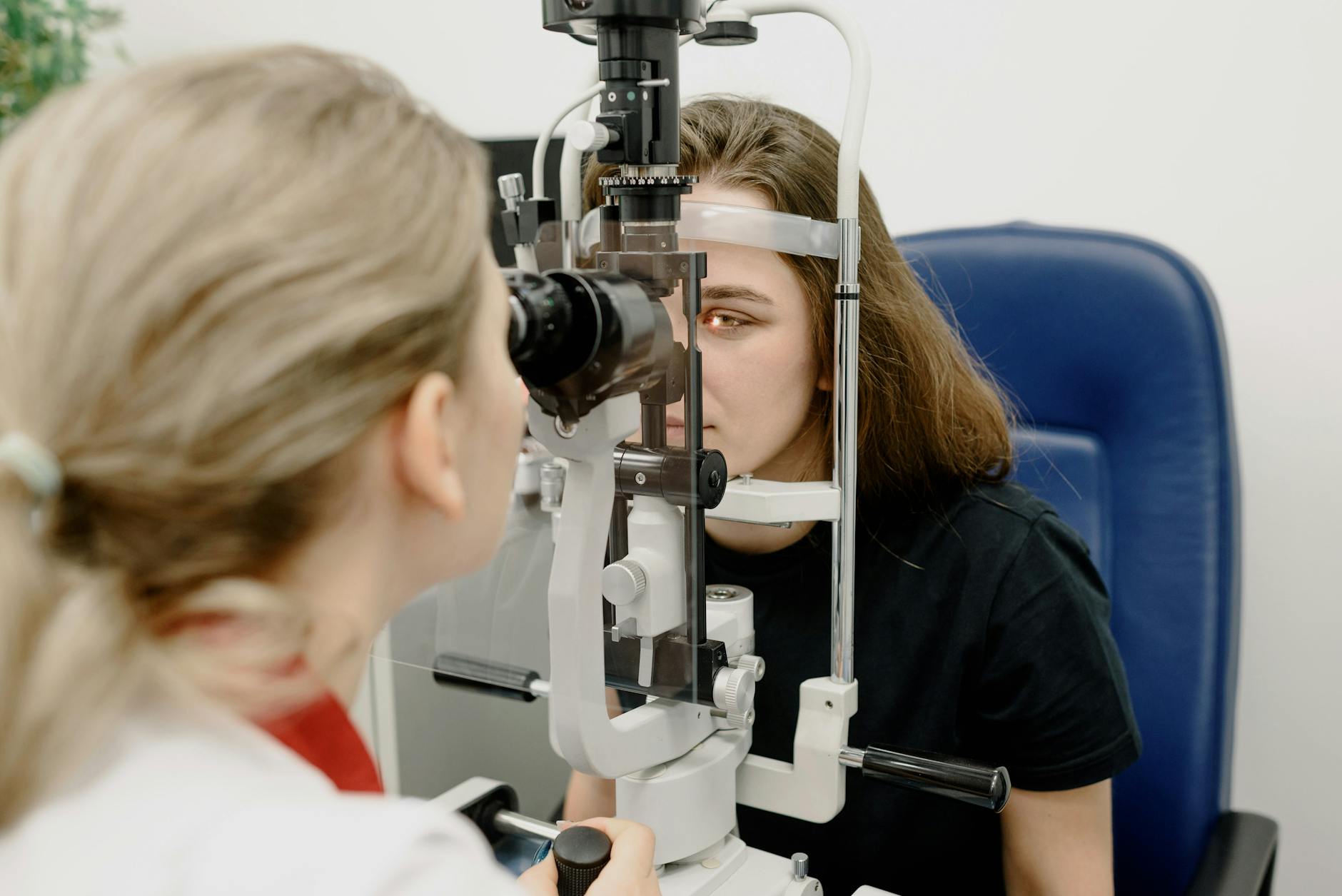
Kim jest okulista – zakres kompetencji, uprawnienia, odpowiedzialność
Ścieżka kształcenia i co oznacza „specjalista chorób oczu”
Okulista to lekarz po sześcioletnich studiach medycznych, rocznym stażu i kilkuletniej specjalizacji z okulistyki. Tytuł „specjalista chorób oczu” oznacza, że przeszedł on pełne szkolenie w diagnozowaniu i leczeniu chorób gałki ocznej, aparatu ochronnego (powieki, spojówka) oraz narządu wzroku jako części układu nerwowego.
Ta ścieżka kształcenia wiąże się z pełną odpowiedzialnością medyczną: okulista ma prawo i obowiązek podejmować decyzje diagnostyczne i terapeutyczne, uwzględniając ogólny stan zdrowia pacjenta, przyjmowane leki, choroby towarzyszące. Ocenia nie tylko ostrość widzenia, ale też struktury wewnątrz oka, naczynia krwionośne, nerw wzrokowy, ciśnienie śródgałkowe i inne parametry wpływające na ryzyko trwałego uszkodzenia wzroku.
Z punktu widzenia pacjenta tytuł „specjalista chorób oczu” jest sygnałem, że dany lekarz jest właściwą osobą przy bólu oka, nagłym spadku ostrości, urazach, podejrzeniu jaskry, zaćmy czy powikłań cukrzycowych. Jeśli objawy sugerują chorobę lub uszkodzenie, a nie tylko „słabsze widzenie”, ten tytuł jest pierwszym kryterium wyboru.
Zakres działań lekarza okulisty: co może i co powinien
Okulista ma szerokie uprawnienia diagnostyczne i terapeutyczne. Może między innymi:
- diagnozować choroby oczu (jaskra, zaćma, zwyrodnienie plamki, zapalenia rogówki, spojówek, błony naczyniowej, powikłania cukrzycy i nadciśnienia),
- przepisywać leki na receptę (krople z antybiotykiem, sterydy, leki przeciwjaskrowe, preparaty ogólne),
- kierować na zabiegi laserowe i operacje (np. operacja zaćmy, laseroterapia siatkówki, zabiegi na powiekach),
- wystawiać zwolnienia lekarskie i zaświadczenia o przeciwwskazaniach do pracy w określonych warunkach,
- oceniać zdolność do prowadzenia pojazdów czy wykonywania określonych zawodów z punktu widzenia narządu wzroku.
W ramach praktyki codziennej okulista również dobiera korekcję okularową, ale jest to zwykle element szerszego badania, a nie główny cel wizyty. Kluczowe jest bowiem wykluczenie choroby. Jeśli pogorszenie widzenia wynika z wady refrakcji, a nie z uszkodzenia struktur oka, lekarz może zalecić współpracę z optometrystą lub optykiem przy doborze konkretnego rozwiązania optycznego.
Jeżeli objawy są złożone – np. pacjent z cukrzycą i nadciśnieniem zgłasza zamglone widzenie, mroczki, bóle głowy – lekarz okulista jest jedyną osobą, która może skoordynować diagnostykę okulistyczną z ogólną sytuacją zdrowotną i innymi specjalistami (neurolog, diabetolog, kardiolog).
Typowe powody wizyty u okulisty i rodzaje badań
Najczęstsze sytuacje, w których priorytetem jest wizyta u okulisty, to między innymi:
- podejrzenie jaskry lub kontrola w przebiegu tej choroby,
- postępujące zmętnienie widzenia, typowe dla zaćmy,
- nawracające lub ciężkie stany zapalne (zapalenie spojówek, rogówki, brzegów powiek),
- urazy oka (ciało obce, uderzenie, oparzenie chemiczne lub termiczne),
- nagłe pogorszenie widzenia w jednym lub obu oczach,
- podejrzenie odwarstwienia siatkówki (błyski, zasłona, nagłe mroczki).
Badanie okulistyczne jest szerokie. Zwykle obejmuje:
Do kompletu polecam jeszcze: Rehabilitacja po zabiegach ginekologicznych – dlaczego ruch jest tak ważny? — znajdziesz tam dodatkowe wskazówki.
- wywiad chorobowy – nie tylko okulistyczny, ale ogólnomedyczny,
- pomiar ostrości wzroku,
- ocenę przedniego odcinka oka w lampie szczelinowej,
- pomiar ciśnienia śródgałkowego (np. tonometria bezkontaktowa lub aplanacyjna),
- badanie dna oka po rozszerzeniu źrenic,
- w razie potrzeby: tomografia OCT, badanie pola widzenia, USG gałki ocznej.
Ten zakres badań pozwala wychwycić zarówno choroby miejscowe, jak i zmiany będące pierwszym objawem schorzeń ogólnych (cukrzyca, nadciśnienie, miażdżyca, choroby autoimmunologiczne). Jeśli problem wzroku może mieć tło systemowe, konsultacja okulistyczna jest niezbędnym punktem kontrolnym diagnostyki.
Sygnały ostrzegawcze: kiedy okulista ma absolutny priorytet
Niektóre objawy są tzw. czerwoną flagą, przy której nie eksperymentuje się z wyborem specjalisty. Należą do nich przede wszystkim:
- silny ból oka lub oczodołu, szczególnie z nudnościami, wymiotami,
- nagła, wyraźna utrata lub spadek ostrości widzenia,
- wrażenie zasłony, kurtyny, cienia przysłaniającego część pola widzenia,
- błyski, nagły wzrost liczby „mętów” lub „muszek” w polu widzenia,
- podwójne widzenie pojawiające się nagle,
- uraz oka (uderzenie, ciało obce, kontakt z chemikaliami),
- ropna wydzielina, silne światłowstręt połączony z bólem i pogorszeniem widzenia.
W tych sytuacjach optometrysta nie ma ani narzędzi, ani uprawnień, aby przeprowadzić pełną diagnostykę i rozpocząć leczenie. Każde opóźnienie może skutkować nieodwracalnym uszkodzeniem wzroku. Jeśli więc w obrazie objawów pojawia się ból, nagłość, uraz lub ciężkie choroby ogólne (np. świeżo rozpoznana cukrzyca z bardzo wysokim poziomem cukru), wybór jest jeden: pilna konsultacja lekarska, najlepiej u okulisty lub w szpitalnym oddziale okulistycznym.
Jeżeli objawy są nagłe, z bólem lub po urazie, logiczne minimum bezpieczeństwa to bezpośrednio okulista (lub SOR), a dopiero później – ewentualna korekcja wady wzroku u optometrysty. Gdy problem rozwija się powoli, bez bólu i bez ogólnych chorób, można odwrócić kolejność.
Kim jest optometrysta – kiedy wystarczy, a kiedy to za mało
Wykształcenie optometrysty i różnice względem okulisty oraz optyka
Optometrysta to specjalista ochrony wzroku, który nie jest lekarzem. W Polsce kształci się go zwykle na studiach magisterskich lub podyplomowych z zakresu optometrii (często powiązanych z fizyką, optyką, ochroną zdrowia). Program obejmuje anatomię i fizjologię oka, optykę okularową, soczewki kontaktowe, badanie refrakcji, widzenie obuoczne oraz podstawy patologii narządu wzroku.
Różnica w stosunku do okulisty jest zasadnicza: optometrysta nie diagnozuje chorób oczu, nie wypisuje recept na leki, nie wykonuje zabiegów. Jego główna rola to ocena jakości widzenia i dobór najlepszej możliwej korekcji – okularów, soczewek kontaktowych, czasem prostych ćwiczeń wzrokowych, a także optymalizacja warunków pracy wzrokowej.
Warto też oddzielić optometrystę od optyka. Optyk wykonuje okulary – szlifuje szkła, montuje je w oprawach, reguluje i naprawia. Optometrysta bada, jakie szkła są potrzebne i jak je dobrać funkcjonalnie; często pracuje w tym samym miejscu co optyk, ale zakres ich kompetencji jest inny. U części pacjentów obie funkcje są mylone, co później przekłada się na nierealne oczekiwania wobec samego salonu optycznego.
Co robi optometrysta: funkcjonalne badanie wzroku i ergonomia widzenia
Głównym zadaniem optometrysty jest ocena, jak oczy współpracują ze sobą, jak ogniskują obraz na siatkówce i jak wytrzymują wielogodzinną pracę. W praktyce oznacza to:
- dokładne badanie refrakcji – określenie, czy występuje krótkowzroczność, nadwzroczność, astygmatyzm, prezbiopia oraz w jakiej mocy soczewki je skorygować,
- dobór korekcji okularowej i soczewek kontaktowych (jednoogniskowych, progresywnych, dwuogniskowych, biurowych),
- analizę widzenia obuocznego – czy oczy patrzą w to samo miejsce, czy dobrze współpracują przy czytaniu, czy nie ma zezów ukrytych,
- ocenę komfortu widzenia przy pracy bliskiej i komputerowej,
- udzielanie zaleceń dotyczących higieny widzenia, przerw w pracy, ustawienia monitora, oświetlenia.
Optometrysta jest również ważnym wsparciem dla osób z wysoką wadą wzroku, różnowzrocznością czy skomplikowanymi potrzebami optycznymi (np. użytkownicy soczewek specjalistycznych, pacjenci po operacjach refrakcyjnych). Potrafi dobrać rozwiązanie tak, aby obraz był możliwie ostry, stabilny i komfortowy w codziennym życiu, pracy i sporcie.
Na wizycie optometrysta zbiera zwykle bardzo szczegółowy wywiad o stylu życia, zawodzie, czasie spędzanym przed ekranem, uprawianym sporcie, wcześniejszych okularach czy soczewkach. To kluczowe punkty kontrolne, aby zaproponować nie tylko „jakąś korekcję”, ale taką, która realnie poprawia jakość dnia.
Ograniczenia zawodu optometrysty – kiedy to za mało
Mimo szerokiej wiedzy o funkcjonalnym widzeniu, optometrysta ma ustawowe i praktyczne ograniczenia:
- nie przepisuje leków na receptę,
- nie prowadzi leczenia chorób oczu,
- nie wykonuje zabiegów chirurgicznych ani laserowych,
- może jedynie wstępnie rozpoznać podejrzenie choroby i skierować pacjenta do okulisty.
Jeśli więc podczas badania optometrysta zauważy niepokojące zmiany w budowie oka, podwyższone ciśnienie śródgałkowe (mierzone prostymi metodami), nietypowe objawy zgłaszane przez pacjenta (bóle, nagłe mroczki, regularne migreny), jego rolą jest przerwanie procesu doboru korekcji i odesłanie do lekarza. To ważny element profesjonalizmu i jeden z jakościowych punktów kontrolnych przy ocenie gabinetu optometrycznego.
Z perspektywy pacjenta błędem jest oczekiwanie, że wizytą u optometrysty „załatwi” się każdy problem z oczami. Jeśli w grę wchodzi choroba lub uraz, optometrysta może być jedynie etapem przejściowym, nie końcem ścieżki diagnostycznej.
Kiedy optometrysta jest optymalnym wyborem pierwszego kontaktu
W wielu sytuacjach rozpoczęcie od optometrysty jest racjonalne i bezpieczne. Dotyczy to przede wszystkim:
- stopniowego, powolnego pogarszania ostrości widzenia, bez bólu, bez nagłych epizodów,
- problemów z czytaniem z bliska po 40–45 roku życia (typowa prezbiopia),
Dodatkowe sytuacje, gdy rozpoczęcie od optometrysty jest rozsądnym minimum
Do grupy bezpiecznych wskazań do wizyty u optometrysty można dołączyć jeszcze kilka częstych scenariuszy:
- odczuwalne zmęczenie oczu pod koniec dnia pracy przy komputerze, bez bólu i nagłych zaburzeń widzenia,
- trudność z dobraniem wygodnych okularów do pracy biurowej, prowadzenia samochodu, sportu,
- chęć przejścia z okularów na soczewki kontaktowe lub zmiana rodzaju soczewek (np. na soczewki długoczasowe, toryczne, multifokalne),
- subtelne dolegliwości: częste mrużenie oczu, poczucie „wysiłku” przy czytaniu, lekkie bóle głowy po kilku godzinach patrzenia z bliska,
- kontrola jakości obecnej korekcji – sprawdzenie, czy dotychczasowe moce szkieł są nadal optymalne,
- dobór specjalistycznych okularów do konkretnych zadań (np. okulary biurowe, do dużych monitorów, do pracy precyzyjnej).
Jeśli objawy są łagodne, narastają tygodniami lub miesiącami, a w tle nie ma świeżych, ciężkich chorób ogólnych, optometrysta jest racjonalnym pierwszym przystankiem. Gdy na którymkolwiek etapie pojawi się ból, nagła zmiana lub podejrzenie choroby, punkt kontrolny przesuwa się jednoznacznie w stronę lekarza okulisty.
Kryteria wyboru dobrego optometrysty
Przed wizytą warto przeprowadzić prosty audyt jakości miejsca i osoby, do której się idzie. Podstawowe kryteria to:
- kwalifikacje formalne – ukończone studia z optometrii (magisterskie lub podyplomowe), udział w kursach, szkoleniach, konferencjach,
- wyposażenie gabinetu – foropter lub zestaw oprawek próbnych, kaseta szkieł, autorefraktometr, lampa szczelinowa, testy do oceny widzenia obuocznego,
- sposób prowadzenia wywiadu – pytania nie tylko o ostrość widzenia, ale też o pracę, nawyki komputerowe, ogólny stan zdrowia, przyjmowane leki,
- czas trwania badania – pełna wizyta zwykle nie trwa 5–10 minut; szczegółowe badanie to często 30–60 minut,
- jasna granica kompetencji – optometrysta wprost informuje, kiedy nie może pomóc i kieruje do okulisty, zamiast „na siłę” dobierać korekcję,
- komunikacja zaleceń – po badaniu pacjent otrzymuje czytelne informacje: jakie moce szkieł, do jakich zadań, na co zwracać uwagę w codziennym funkcjonowaniu.
Jeżeli gabinet jest dobrze wyposażony, wywiad jest szczegółowy, a specjalista jasno stawia granice swoich uprawnień, rośnie szansa, że wizyta u optometrysty będzie realnym wsparciem, a nie przypadkową sprzedażą okularów. Gdy badanie wygląda jak szybki „dobór oprawek” bez rzetelnej diagnostyki funkcjonalnej, to sygnał ostrzegawczy.
Objawy i sytuacje – szybkie rozdzielenie: do kogo iść w pierwszej kolejności
Prosty algorytm decyzyjny dla pacjenta
Można zbudować sobie kilka punktów kontrolnych, które porządkują wybór specjalisty:
- Czy jest ból, uraz lub nagła zmiana widzenia?
Tak – okulista / SOR w trybie pilnym.
Nie – przejdź do kolejnego pytania. - Czy masz rozpoznane choroby ogólne wpływające na oczy (cukrzyca, nadciśnienie, choroby autoimmunologiczne, choroby reumatyczne, nowotwory)?
Tak – okulista jako lekarz prowadzący oczy w kontekście całego organizmu.
Nie – przejdź dalej. - Jak szybko narasta problem?
W ciągu godzin/dni – okulista.
W ciągu tygodni/miesięcy, bez bólu i innych alarmujących objawów – optometrysta jest bezpiecznym wyborem pierwszego kontaktu. - Jakiego efektu oczekujesz?
Chcesz dobrać/lepiej dopasować okulary lub soczewki – w pierwszym kroku optometrysta.
Potrzebujesz diagnozy choroby, leczenia, zaświadczenia medycznego – od razu okulista.
Jeśli którykolwiek z punktów kontrolnych wskazuje na ból, nagłość, chorobę ogólną albo podejrzenie stanu zapalnego, pierwszym adresem jest gabinet lekarski. Jeśli głównym celem jest komfortowe, ostre widzenie i korekcja wady, a ogólny stan zdrowia jest stabilny – można zacząć od optometrysty.
Przykładowe scenariusze – praktyczne rozróżnienie
Przydatne jest przeanalizowanie kilku typowych, „z życia wziętych” sytuacji:
- Osoba 30-letnia, dużo pracy przy komputerze: narastające zmęczenie oczu, rozmazujący się tekst pod koniec dnia, brak bólu, brak chorób ogólnych.
Pierwszy krok: optometrysta (badanie refrakcji, widzenia obuocznego, ergonomia stanowiska). Jeśli w trakcie badania wyjdą niepokojące objawy – wtedy przekierowanie do okulisty. - Osoba 55-letnia, z cukrzycą od kilku lat: zamglone widzenie, okresowe „mroczki”, lekkie bóle głowy, ciśnienie tętnicze niestabilne.
Pierwszy krok: okulista (dno oka, OCT, ocena powikłań cukrzycowych, ewentualne skierowanie do innych specjalistów). Korekcja okularowa może być etapem późniejszym, po ustabilizowaniu tła chorobowego. - Osoba 42-letnia, dotąd bez okularów: trudności z czytaniem drobnego druku, konieczność odsuwania telefonu, brak bólu i innych dolegliwości.
Pierwszy krok: najczęściej optometrysta (prezbiopia, dobór okularów do czytania lub pracy biurowej). Raz na jakiś czas i tak warto wykonać kontrolne badanie u okulisty, ale nie musi to być pierwszy kontakt. - Osoba 25-letnia, po urazie piłką w oko: ból, łzawienie, światłowstręt, poczucie gorszego widzenia w jednym oku.
Pierwszy krok: okulista lub SOR okulistyczny. Każda próba „doboru okularów” w takiej sytuacji to poważne naruszenie minimum bezpieczeństwa.
Jeśli przebieg jest spokojny, bez nagłych zwrotów akcji, a główny problem dotyczy jakości wzroku w okularach lub bez nich – optometrysta jest właściwym pierwszym adresem. Jeśli w obrazie sytuacji pojawia się uraz, ból, choroba układowa lub konieczność leczenia – punkt kontrolny jednoznacznie przesuwa się w stronę okulisty.
Sygnały ostrzegawcze w sytuacjach pozornie „niegroźnych”
Czasami pacjent bagatelizuje objawy, uznając je za „zwykłe przemęczenie”. Pewne elementy powinny jednak uruchomić wewnętrzny alarm:
- jednostronne objawy – problemy tylko w jednym oku (podwójne widzenie, pogorszenie ostrości, mroczki),
- nagłe zmiany w dotychczas stabilnej wadzie – np. szybki wzrost krótkowzroczności, znacząca różnica między oczami,
- powtarzające się epizody zamglonego widzenia połączone z bólami głowy, zawrotami, uczuciem „falowania” obrazu,
- wrażenie, że jedno oko „ucieka” lub pojawia się zez, którego wcześniej nie było,
- uczucie tępego bólu gałki ocznej, zwłaszcza przy pracy z bliska lub w ciemności.
W takich sytuacjach wizyta u optometrysty może być krokiem przejściowym, ale nie powinna kończyć diagnostyki. Jeśli po korekcji okularowej lub zmianie soczewek objawy utrzymują się, narastają albo są jednostronne, logicznym minimum jest kontrola okulistyczna.
Samokontrola pacjenta – proste testy domowe
Pacjent może sam wprowadzić regularne „mini-przeglądy” wzroku. Nie zastąpią one badań specjalistycznych, ale ułatwiają wyłapanie chwili, gdy trzeba przyspieszyć wizytę u odpowiedniego fachowca. Przydatne są proste testy:
- Porównanie oczu osobno – zasłonięcie jednego oka i sprawdzenie, czy drugie widzi wyraźnie, potem zamiana; różnica między oczami to punkt kontrolny do wizyty u specjalisty.
- Ocena prostych linii – patrzenie na kratkę, ramę okna czy linie fug w płytkach; wszelkie zniekształcenia (falowanie, przerwy w liniach) wymagają pilnej konsultacji okulistycznej.
- Porównywanie ostrości w różnych warunkach oświetlenia – jeżeli w ciemności lub przy słabym świetle widzenie pogarsza się drastycznie w jednym oku, to sygnał ostrzegawczy.
- Monitorowanie odległości czytania – odsuwanie książki czy telefonu coraz dalej wskazuje na potrzebę korekcji do bliży (prezbiopia); tu pierwszy kontakt z optometrystą jest zwykle wystarczający.
Jeżeli domowa samokontrola pokazuje różnice między oczami, zniekształcenia lub gwałtowne pogorszenie, wybór specjalisty nie podlega dyskusji – okulista w pierwszej kolejności. Gdy jedynym wnioskiem jest „coraz krótsze ręce do czytania” lub lekki spadek komfortu przy pracy, można zacząć od optometrysty.
Badanie u okulisty a badanie u optometrysty – krok po kroku i różnice
Struktura wizyty u okulisty – podejście lekarskie
Wizyta u okulisty ma charakter diagnostyczno-terapeutyczny. Typowy przebieg obejmuje kilka stałych etapów:
- szczegółowy wywiad medyczny – choroby ogólne (cukrzyca, nadciśnienie, choroby tarczycy, reumatyczne), przyjmowane leki, operacje, alergie, wcześniejsze problemy z oczami,
- wywiad okulistyczny – aktualne objawy, ich czas trwania, dynamika, wcześniejsze zabiegi okulistyczne, urazy,
- badanie ostrości wzroku z korekcją i bez – tablice Snellena lub inne testy, często w różnych odległościach,
- badanie przedniego odcinka oka w lampie szczelinowej – ocena powiek, spojówek, rogówki, tęczówki, soczewki,
- pomiar ciśnienia śródgałkowego – kluczowy punkt kontrolny w kierunku jaskry,
- ocena dna oka (często po rozszerzeniu źrenic) – siatkówka, naczynia, tarcza nerwu wzrokowego, plamka żółta,
- dodatkowe badania – w razie potrzeby: OCT, pole widzenia, USG, angiografia, topografia rogówki.
Po zebraniu danych okulista stawia rozpoznanie lub formułuje podejrzenia i plan dalszej diagnostyki oraz leczenia. W razie potrzeby wypisuje recepty na leki, skierowania na zabiegi lub do innych specjalistów. Jeżeli kłopot dotyczy głównie wady refrakcji, a nie ma przeciwwskazań, może skierować pacjenta do optometrysty lub optyka po szczegółowy dobór okularów.
Przebieg badania u optometrysty – fokus na funkcji widzenia
Badanie optometryczne jest bardziej „operacyjne” w kontekście doboru korekcji i komfortu widzenia. Schemat wizyty zazwyczaj wygląda tak:
- szczegółowy wywiad funkcjonalny – czas pracy przy komputerze, odległości, w jakich pacjent czyta i pracuje, rodzaj wykonywanej pracy, hobby, prowadzenie samochodu,
- wywiad zdrowotny – choroby ogólne, przyjmowane leki, wcześniejsze zabiegi okulistyczne, aktualne objawy,
- badanie ostrości wzroku z dotychczasową korekcją i bez niej,
- obiektywne badanie refrakcji (autorefraktometria, skiaskopia),
- subiektywne badanie refrakcji – stopniowa zmiana mocy szkieł przed okiem z pytaniem „lepiej/gorzej”, aż do uzyskania optymalnej ostrości i komfortu,
- ocena widzenia obuocznego – testy na zbieżność, akomodację, fuzję, badanie ewentualnych zezów ukrytych,
- podstawowa ocena przedniego odcinka oka (zwłaszcza przy doborze soczewek kontaktowych) – film łzowy, rogówka, spojówka,
- dobór korekcji – decyzja o rodzaju szkieł (jednoogniskowe, progresywne, biurowe) lub soczewek (sferyczne, toryczne, multifokalne) oraz o ich parametrach,
- instruktaż i zalecenia – w przypadku soczewek kontaktowych nauka zakładania, zdejmowania, czyszczenia; przy okularach – omówienie przeznaczenia i ograniczeń.
Różnice w badaniu dzieci i młodzieży – szczególne punkty kontrolne
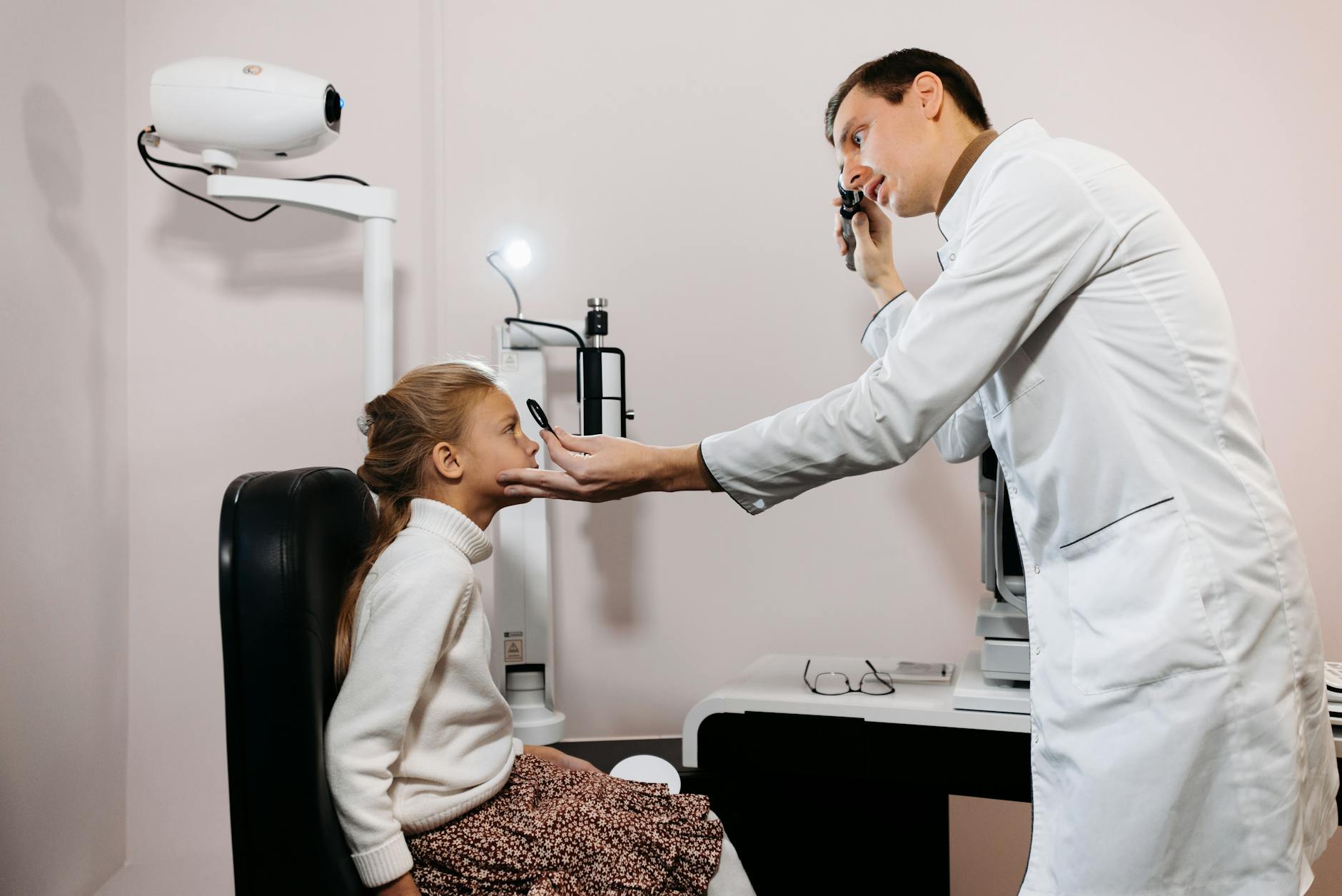
U pacjentów w wieku rozwojowym linia podziału między okulistą a optometrystą musi być szczególnie klarowna. Oko rośnie, układ wzrokowy dojrzewa, a margines na pomyłkę czy opóźnienie diagnostyki jest znacznie mniejszy niż u dorosłych.
W tym miejscu przyda się jeszcze jeden praktyczny punkt odniesienia: Rehabilitacja po endoprotezie kolana – najczęstsze pytania pacjentów.
Przy pierwszej wizycie dziecka podstawą jest ocena lekarska. Okulista:
- bada budowę gałek ocznych – wykrywa wady wrodzone, nieprawidłowości w siatkówce, nerwie wzrokowym,
- sprawdza obecność i rodzaj zeza – jawnego i ukrytego,
- ocenia ryzyko rozwoju niedowidzenia (amblyopii),
- decyduje o rozszerzeniu źrenic i dokładnym pomiarze wady po porażeniu akomodacji,
- w razie potrzeby włącza leczenie (zasłanianie oka, krople, zabiegi chirurgiczne).
Optometrysta może włączyć się później – gdy stan anatomiczny oczu jest rozpoznany, a dziecko zostało już „odsiane” pod kątem chorób wymagających leczenia. Wtedy ukierunkowuje pracę na:
- korekcję okularową – precyzyjne dobranie mocy i konstrukcji soczewek do środowiska dziecka (szkoła, komputer, aktywność fizyczna),
- ocenę i terapię widzenia obuocznego – praca nad zbieżnością, akomodacją, fuzją, jeśli okulista nie widzi przeciwwskazań,
- kontrolę komfortu widzenia w trakcie leczenia okulistycznego – np. w okresie zasłaniania jednego oka.
Przy dzieciach sygnałem ostrzegawczym jest każdy objaw poza „czystą” trudnością z odczytywaniem z tablicy: zez, przekrzywianie głowy, mrużenie jednego oka, niechęć do czytania, potykanie się, bóle głowy po lekcjach. Jeśli cokolwiek sugeruje trudność strukturalną lub neurologiczną – pierwszy w kolejności jest zawsze okulista, a optometrysta dołącza dopiero jako wsparcie funkcjonalne.
Diagnostyka rozszerzona – kiedy optometrysta odsyła do okulisty
Podczas badania optometrycznego pojawiają się czasem sygnały, które wyraźnie przekraczają zakres kompetencji tej profesji. To moment, w którym kluczowa staje się ścisła współpraca i brak „ciągnięcia” pacjenta w kierunku samej korekcji.
Typowe punkty kontrolne do niezwłocznego odesłania do okulisty:
- niewyjaśnione pogorszenie ostrości widzenia jednego oka, którego nie da się poprawić okularami lub soczewkami,
- asymetria reakcji źrenic – różna szerokość, opóźniona lub brak reakcji na światło,
- podejrzenie zmian w tylnej części oka – zniekształcenia linii, subiektywne ubytki w polu widzenia, „zasłona” z boku,
- narastające dolegliwości bólowe, uczucie rozpierania w oku lub za okiem,
- nietypowe odruchy oczopląsowe, zaburzenia widzenia barwnego pojawiające się nagle,
- świeże, liczne męty, błyski, wrażenie „dymu” lub „sadzy” w polu widzenia.
W takich sytuacjach korekcja optyczna – choćby perfekcyjnie dobrana – nie rozwiązuje problemu. Jeżeli podczas badania optometrysta musi „naciągać” moce, aby uzyskać pozornie dobrą ostrość, lecz pacjent nadal zgłasza dziwne doznania wzrokowe, jest to wyraźny sygnał ostrzegawczy. Minimum bezpieczeństwa to wtedy wstrzymanie się z ostatecznym doborem okularów i skierowanie na diagnostykę okulistyczną.
Badania uzupełniające – jakie testy częściej zleca okulista, a jakie optometrysta
W zależności od rozpoznanego problemu różne narzędzia diagnostyczne stają się standardem. Pozwala to lepiej zrozumieć, dlaczego przy określonych objawach ścieżka wiedzie do okulisty, a przy innych – może pozostać na poziomie optometrii.
Okulista, oceniając struktury oka, częściej korzysta z:
- OCT (optycznej koherentnej tomografii) – szczegółowy przekrój siatkówki i nerwu wzrokowego, kluczowy w zwyrodnieniu plamki, jaskrze, obrzękach,
- pola widzenia – ocena ubytków, szczególnie przy jaskrze, guzach wewnątrzczaszkowych, neuropatiach,
- USG gałki ocznej – przy zmętniałych ośrodkach optycznych, podejrzeniu odwarstwienia siatkówki, krwotokach, guzach,
- angiografii – diagnostyka naczyń siatkówki, powikłań cukrzycowych, zakrzepów naczyniowych,
- topografii rogówki – planowanie zabiegów refrakcyjnych, diagnostyka stożka rogówki.
Optometrysta natomiast częściej wykonuje lub zleca:
- rozszerzone testy widzenia obuocznego – m.in. pomiary fusji, zakresów zbieżności i rozbieżności, testy stereopsji,
- testy akomodacji – amplituda, elastyczność, szybkie zmiany ostrości między różnymi odległościami,
- analizę ergonomii widzenia – odległości i kąty patrzenia przy pracy biurowej, szkolnej, hobbystycznej,
- dobór specjalistycznych filtrów i powłok – przy światłowstręcie, pracy w specyficznym oświetleniu, wrażliwości na kontrast.
Jeżeli podejrzewany problem dotyczy głównie struktury (siatkówka, nerw, rogówka, soczewka) – przewaga narzędzi jest po stronie okulisty i tam powinien wylądować pacjent. Jeżeli diagnoza krąży wokół funkcji (zbieżność, akomodacja, komfort pracy wzrokowej) – wiodącą rolę przejmuje optometrysta.
Łańcuch opieki: okulista – optometrysta – optyk
W dobrze zorganizowanym systemie opieki nad wzrokiem pacjent nie „krąży” przypadkowo, tylko przechodzi logiczny ciąg: diagnoza choroby, dobór korekcji, wykonanie okularów lub soczewek. Każde ogniwo ma swój zakres odpowiedzialności.
- Okulista – diagnozuje i leczy schorzenia, ustala ogólne bezpieczeństwo stosowania korekcji (np. czy dany pacjent może nosić soczewki kontaktowe, czy wymagane są ograniczenia po zabiegach).
- Optometrysta – ustala parametry korekcji, dobiera konstrukcję soczewek i strategię widzenia (jednoogniskowe, progresywne, kontaktowe, rozwiązania mieszanego użytku).
- Optyk – realizuje receptę, odpowiada za prawidłowe osadzenie soczewek w oprawie, dopasowanie i regulację okularów, kontrolę jakości wykonania.
Jeżeli w którymkolwiek punkcie łańcucha pojawia się odstępstwo od standardu – np. brak wywiadu o chorobach ogólnych, lekceważenie zgłaszanych dolegliwości bólowych, brak informacji o ograniczeniach wybranej korekcji – to sygnał ostrzegawczy. Bezpieczna zasada brzmi: okulista odpowiada za „czy można”, optometrysta „jak najlepiej widzieć”, a optyk „jak to bezbłędnie wykonać w praktyce”.
Jak przygotować się do wizyty u okulisty, a jak do optometrysty
Przygotowanie pacjenta to często niedoceniany, a bardzo wpływający na jakość wyniku etap. Dobrze zebrane informacje skracają drogę do rozpoznania i zmniejszają ryzyko pomyłek.
Przed wizytą u okulisty warto:
- spisać przyjmowane leki – z dawkami i częstością, w tym suplementy i krople do oczu,
- przygotować wyniki badań ogólnych – glikemia, ciśnienie, badania obrazowe, jeśli są powiązane z oczami (np. rezonans głowy),
- zanotować czas trwania i charakter objawów – nagłe czy narastające, jednostronne czy obustronne,
- zabrać aktualne i poprzednie okulary – porównanie mocy daje wskazówki co do dynamiki wady,
- zaplanować, że po rozszerzeniu źrenic prowadzenie auta może być niemożliwe przez kilka godzin.
Przygotowanie do badania u optometrysty skupia się bardziej na funkcji:
- określenie, w jakich sytuacjach pojawia się dyskomfort – komputer, czytanie, nocna jazda, sport,
- przyniesienie dotychczasowych okularów i soczewek – wraz z opakowaniami, jeśli chodzi o kontakty,
- oszacowanie typowego czasu pracy wzrokowej w ciągu dnia – ile godzin z bliska, ile w odległości pośredniej, ile na zewnątrz,
- zrobienie krótkiej listy oczekiwań – np. „chcę lepiej widzieć w pracy przy dwóch monitorach”, „najważniejsza jest dla mnie jazda nocą”.
Jeżeli pacjent wchodzi na wizytę z kompletem danych o swoim zdrowiu ogólnym i wzrokowym, łatwiej ocenić, czy powinien pozostać w gabinecie optometrysty, czy sprawę należy eskalować do lekarza. Wynik badania jest wtedy nie tylko dokładniejszy, ale i bardziej adekwatny do rzeczywistości dnia codziennego.
W polskich realiach różnice widać szczególnie wyraźnie. Do okulisty w ramach NFZ zwykle potrzebne jest skierowanie od lekarza rodzinnego (z wyjątkami, np. przy jaskrze jako chorobie przewlekłej), trzeba liczyć się z kolejką, ale diagnostyka jest szeroka, a leczenie – kompleksowe. Do optometrysty dostaniesz się zazwyczaj szybciej, bez skierowania, w gabinetach prywatnych czy salonach optycznych, często połączonych z pracownią okularową, jak w wielu miejscach typu Express Optyk.
Najczęstsze nieporozumienia pacjentów – gdzie przebiega granica odpowiedzialności
W praktyce gabinetowej powtarza się kilka schematów błędnych oczekiwań. Dobrze je nazwać, bo często to one decydują o opóźnionej diagnostyce lub niepotrzebnych wizytach.
- „Optometrysta wyleczy mi oczy bez lekarza” – optometrysta nie prowadzi leczenia farmakologicznego ani zabiegowego. Może zalecić ćwiczenia, zmiany ergonomii, ale odpowiedzialność za leczenie chorób oczu spoczywa na okuliście.
- „Okulista od razu dobierze idealne okulary progresywne” – część okulistów robi to bardzo dobrze, lecz nie jest to obowiązkowy element wizyty lekarskiej. Dokładne, czasochłonne dopasowanie progresów częściej leży w domenie optometrysty we współpracy z optykiem.
- „Skoro mam receptę na okulary, nie muszę iść do lekarza” – recepta optometryczna oznacza, że funkcjonalnie poprawiono widzenie. Nie mówi nic o stanie dna oka, ciśnienia śródgałkowego czy ryzyku jaskry, jeśli te badania nie były wykonane.
- „Okularnik w salonie sprawdzi mi oczy tak samo jak lekarz” – w salonach bywają zarówno optycy, jak i optometryści, ale nie jest to tożsame z gabinetem lekarskim. Brak uprawnień do stawiania diagnoz chorobowych i prowadzenia leczenia to twarda granica kompetencji.
Jeżeli od specjalisty nie padają żadne informacje o stanie zdrowia oczu poza samą wadą refrakcji, a pacjent ma inne dolegliwości (ból, mroczki, światłowstręt, nagłe pogorszenie widzenia), to wyraźny sygnał ostrzegawczy. Minimum rozsądku wymaga wtedy osobnej konsultacji okulistycznej, niezależnie od tego, jak dobrze „ustawione” wydają się nowe szkła.
Modele współpracy – jak wygląda idealna komunikacja między specjalistami
W idealnej sytuacji pacjent nie jest pozostawiony samemu sobie z decyzją „kto ma rację” – lekarz i optometrysta komunikują się, wymieniając informacje oraz wyniki badań. Taki model znacznie zmniejsza ryzyko luk w opiece.
Efektywna współpraca obejmuje najczęściej:
- czytelne skierowania – okulista kierujący do optometrysty zaznacza ograniczenia, np. „bez soczewek kontaktowych przez 3 miesiące po zabiegu”,
- raport z badania optometrycznego – z opisem wyników refrakcji, widzenia obuocznego, ujawnionych trudności funkcjonalnych,
- jasne sygnały zwrotne – optometrysta, który zauważa odstępstwo od normy, nie „koryguje na siłę”, tylko odsyła pacjenta z konkretnym opisem obserwacji,
- uzgodnione standardy kontroli – np. pacjent z jaskrą pozostaje pod stałą opieką okulisty, a optometrysta dobiera mu korekcję z zastrzeżeniem regularnych wizyt lekarskich.
Jeżeli w trakcie ścieżki terapeutycznej jeden specjalista konsekwentnie ignoruje potrzebę kontaktu z drugim, to punkt kontrolny dla pacjenta. Bezpieczeństwo rośnie wraz z ilością rzetelnej informacji krążącej między gabinetami, a nie wraz z liczbą powtarzanych tych samych badań w oderwaniu od siebie.
Jak interpretować różnice w wynikach badań u okulisty i optometrysty
Zdarza się, że pacjent wychodzi z gabinetu optometrycznego z inną mocą okularów niż ta, którą ma na recepcie od okulisty sprzed kilku miesięcy. Nie musi to oznaczać błędu – ważny jest kontekst.
Typowe przyczyny rozbieżności to:
- inny cel badania – okulista mógł dążyć do „bezpiecznej” korekcji przy chorobie współistniejącej (np. lekkie niedokorygowanie), a optometrysta szuka maksimum komfortu przy pracy z bliska,
- czas między badaniami – szczególnie u młodych krótkowidzów i u pacjentów po 40. roku życia wada może się zmienić w ciągu kilku miesięcy,
Najczęściej zadawane pytania (FAQ)
Okulista czy optometrysta – do kogo iść przy pierwszych problemach ze wzrokiem?
Jeśli problem dotyczy głównie jakości widzenia – obraz jest mniej ostry, gorzej czytasz z daleka lub z bliska, oczy szybciej się męczą przy komputerze – pierwszym wyborem najczęściej jest optometrysta. To on precyzyjnie dobierze okulary lub soczewki, sprawdzi pracę obu oczu i może wychwycić sygnały ostrzegawcze choroby, które wymagają dalszej diagnostyki u lekarza.
Gdy pojawia się ból, nagłe lub jednostronne pogorszenie widzenia, zaburzenia pola widzenia, „błyski” czy mroczki – punkt kontrolny bezpieczeństwa przesuwa się na okulistę. To lekarz ma narzędzia i uprawnienia do pełnej diagnostyki chorób oczu i wdrożenia leczenia. Prosty filtr: jeśli pytanie brzmi raczej „jak widzę”, zwykle wystarczy optometrysta; jeśli „co się dzieje z okiem i zdrowiem”, priorytet ma okulista.
Kiedy wizyta u okulisty jest absolutnie konieczna?
Wizyta u okulisty jest konieczna zawsze wtedy, gdy pojawia się podejrzenie choroby lub uszkodzenia oka. Sygnały ostrzegawcze to przede wszystkim: silny ból oka lub oczodołu, nagła utrata lub wyraźny spadek ostrości widzenia, wrażenie zasłony lub cienia w polu widzenia, błyski, nagły wysyp „mętów”, uraz oka (ciało obce, uderzenie, oparzenie), ropna wydzielina z towarzyszącym pogorszeniem widzenia.
Dla pacjenta minimum bezpieczeństwa jest proste: jeśli objaw jest nagły, bolesny, po urazie albo towarzyszą mu ciężkie choroby ogólne (np. świeżo rozpoznana, źle wyrównana cukrzyca), nie ma eksperymentów z kolejnością – najpierw okulista lub SOR. Korekcja wady wzroku i „wygoda widzenia” schodzą wtedy na drugi plan.
Co robi optometrysta, a czego nie ma prawa robić?
Optometrysta zajmuje się funkcjonalnym widzeniem. Jego podstawowe zadania to: dokładny pomiar wady wzroku, dobór okularów i soczewek kontaktowych, analiza pracy obu oczu przy czytaniu i pracy z bliska, wykrywanie zaburzeń typu zez ukryty, niewydolność konwergencji czy problemy akomodacji. Może też zaproponować trening wzrokowy czy ergonomiczne modyfikacje pracy przy komputerze.
Granice są wyraźne: optometrysta nie stawia rozpoznań chorób oczu, nie przepisuje leków na receptę, nie kieruje na zabiegi ani operacje. Jeśli w trakcie badania zauważy niepokojące objawy (np. podejrzenie jaskry, odwarstwienie siatkówki, powikłania cukrzycowe), jego obowiązkiem jest przekierowanie pacjenta do okulisty. Jeśli oczekujesz leku, zwolnienia lub decyzji o zdolności do pracy – potrzebny jest lekarz.
Czy do doboru okularów lepiej iść do okulisty czy do optometrysty?
Przy typowym, stopniowym pogorszeniu widzenia bez bólu, urazu i innych ostrych objawów dobór okularów jest domeną optometrysty. Zwykle ma on więcej czasu i wyspecjalizowany sprzęt do precyzyjnego pomiaru refrakcji oraz oceny komfortu widzenia w realnych warunkach – przy komputerze, czytaniu, prowadzeniu samochodu. To dobre rozwiązanie, gdy głównym celem jest wygodna, dokładnie dobrana korekcja.
Okulista również może dobrać okulary, ale korekcja jest wtedy jednym z elementów szerszego badania, którego celem jest przede wszystkim wykluczenie choroby. Wzorzec decyzyjny: jeśli masz zdrowe oczy i potrzebujesz „lepszych okularów” – optometrysta; jeśli dawno nie badałeś oczu, masz choroby ogólne (np. cukrzyca, nadciśnienie) lub podejrzenie choroby oczu – najpierw pełne badanie u okulisty, a dopiero potem precyzyjny dobór korekcji.
Czy przy jaskrze, zaćmie lub powikłaniach cukrzycy wystarczy optometrysta?
Nie. Jaskra, zaćma, zwyrodnienie plamki, retinopatia cukrzycowa, powikłania nadciśnienia czy inne choroby siatkówki wymagają prowadzenia przez lekarza okulistę. To on ocenia ryzyko trwałego uszkodzenia wzroku, zleca badania obrazowe (OCT, angiografia, USG), dobiera leczenie farmakologiczne i decyduje o zabiegach laserowych lub operacyjnych.
Optometrysta może być wsparciem w zakresie optymalizacji korekcji wzroku – np. doboru okularów po operacji zaćmy, soczewek przy widzeniu niecentralnym czy pomocy optycznych w słabowidzeniu. Nie zastąpi jednak kontroli choroby. Jeśli masz rozpoznaną jaskrę, zaćmę lub powikłania cukrzycowe, punktem kontrolnym zawsze pozostaje regularna wizyta u okulisty, a optometrysta może być uzupełnieniem, nie zamiennikiem.
Jak często robić kontrolę u okulisty, a jak często u optometrysty?
Przy braku dolegliwości i chorób ogólnych kontrola okulistyczna co 2–3 lata po 40. roku życia jest rozsądnym minimum, wcześniej – co kilka lat lub zgodnie z zaleceniem lekarza. U osób z cukrzycą, nadciśnieniem, chorobami autoimmunologicznymi, a także przy jaskrze w rodzinie, interwał kontroli powinien być krótszy i ustalony indywidualnie. Tu liczy się profil ryzyka, a nie sam wiek z dowodu.
Kontrole u optometrysty można planować częściej, zwłaszcza przy intensywnej pracy wzrokowej – np. co 1–2 lata w celu aktualizacji okularów czy oceny komfortu widzenia. Praktyczny model: okulista jako „główny audytor” zdrowia oczu w dłuższych odstępach, optometrysta jako bieżący operator komfortu widzenia i korekcji wady.
Czy można najpierw pójść do optometrysty, a dopiero potem do okulisty?
Tak, pod warunkiem że nie masz objawów alarmowych. Przy stopniowym, bezbolesnym pogorszeniu widzenia u młodej lub ogólnie zdrowej osoby rozsądną ścieżką jest najpierw wizyta u optometrysty. Jeżeli w trakcie badania pojawią się sygnały ostrzegawcze (np. nieprawidłowy obraz dna oka, podejrzenie jaskry), optometrysta powinien jasno wskazać konieczność konsultacji okulistycznej.
Odwrócenie kolejności jest obowiązkowe, gdy występuje ból, nagłość objawów, uraz lub choroby ogólne wysokiego ryzyka. Wtedy każdy dodatkowy „pośredni” etap wydłuża czas do wdrożenia leczenia. Zasada bezpieczeństwa: jeśli masz choć cień wątpliwości, czy to jeszcze „tylko widzenie”, czy już potencjalna choroba – wybierz najpierw okulistę.
Kluczowe Wnioski
- Podstawowy punkt kontrolny: okulista zajmuje się diagnozowaniem i leczeniem chorób oczu (pełna odpowiedzialność medyczna), a optometrysta funkcjonalnym widzeniem i doborem korekcji – pomylenie tych ról wydłuża drogę do właściwego leczenia.
- Jeśli problem dotyczy głównie „jak widzę” (pogorszenie ostrości, potrzeba nowych okularów, dyskomfort przy czytaniu lub pracy przy komputerze) – pierwszym wyborem zwykle jest optometrysta; gdy pojawia się pytanie „co się dzieje z okiem i zdrowiem” – priorytet ma okulista.
- Tytuł „specjalista chorób oczu” to sygnał ostrzegawczy i jednocześnie gwarancja minimum: taka osoba ma pełne, kilkuletnie szkolenie medyczne, prawo ordynowania leków, kierowania na zabiegi i oceniania oczu w kontekście całego organizmu.
- Okulista ma obowiązek patrzeć szerzej niż tylko na wadę wzroku – ocenia nerw wzrokowy, naczynia, ciśnienie śródgałkowe i struktury wewnątrz oka, dzięki czemu wyłapuje jaskrę, zaćmę, odwarstwienie siatkówki czy powikłania cukrzycy i nadciśnienia, zanim dojdzie do trwałego uszkodzenia widzenia.
- Sygnal niezwłocznej wizyty u okulisty to m.in.: ból oka, nagłe lub jednostronne pogorszenie widzenia, błyski, „zasłona” przed okiem, ciało obce, uraz, nawracające stany zapalne – w tych sytuacjach optometrysta nie zastąpi lekarza.






